Tijdschrift voor Evidence-Based Medicine
Hoe diepe veneuze trombose uitsluiten in de eerste lijn?
Minerva 2007 Volume 6 Nummer 9 Pagina 136 - 137
Zorgberoepen
Samenvatting
Achtergrond
Door gebruik te maken van gegevens afkomstig van patiënten in de tweede lijn, hebben Wells et al. een diagnostische regel ontwikkeld om de kans op aanwezigheid van een diepe veneuze trombose (DVT) in te schatten (1,2). De toepasbaarheid van deze regel in een eerstelijnssetting bij patiënten met een vermoeden van DVT is tot op heden niet onderzocht.
Bestudeerde populatie
- gebied in Nederland met 250 000 inwoners, 110 huisartsen (100% participatie in de studie) en drie ziekenhuizen
- inclusiecriteria: patiënten >18 jaar bij wie de huisarts een DVT vermoedde op basis van zwelling, roodheid of pijn in een been sinds ≤30 dagen
- exclusiecriteria: patiënten met een vermoeden van longembool
- deelnemers: 1 295 patiënten met een gemiddelde leeftijd van 60 (SD 17) jaar.
Onderzoeksopzet
- huisartsen registreerden op gestandaardiseerde formulieren anamnese, klinische tekens en de negen elementen van de regel van Wells (zie figuur 2)
- tevens werd een inschatting van de kans op DVT genoteerd:
- DVT zeer waarschijnlijk, geen alternatieve diagnose mogelijk
- DVT minder waarschijnlijk, alternatieve diagnose mogelijk
- DVT weinig waarschijnlijk, alternatieve diagnose zeker
- indien de kans op DVT als minder of weinig waarschijnlijk werd ingeschat, trok men twee punten van de positieve score af: score ≤0 laag risico; score 1 of 2 matig risico; score ≥3 hoog risico
- alle patiënten werden verwezen voor compressie-echografie (met geblindeerde onderzoeker) en hoog sensitieve D-dimeerbepaling: een normale compressie-echografie werd herhaald na 7 dagen, een abnormale bevestigt de diagnose.
Uitkomstmeting
Sensitiviteit, specificiteit, negatieve voorspellende waarde en negatieve likelihood ratio
Resultaten
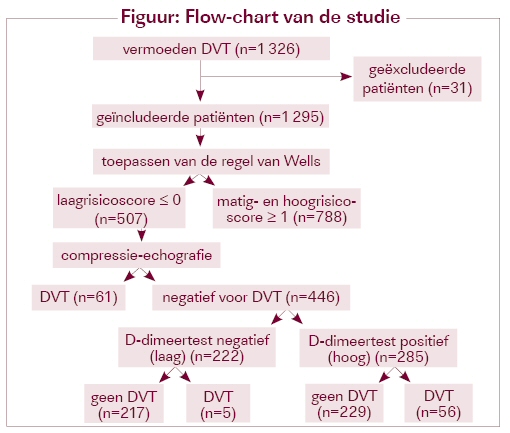
- op basis van de regel van Wells had 39% van de patiënten een laag, 25% een matig en 36% een hoog risico van DVT
de prevalentie van DVT op basis van compressie-echografie is geschat op 22% (12% in de laagrisicogroep, 16,5% in de matigrisicogroep en 37,5% in de hoogrisicogroep)
-
wanneer men de laagste (≤0) versus de twee hoogste (≥1) scores van Wells als drempel beschouwt, dan is de sensitiviteit van de regel van Wells 78,9% (95% BI 74 tot 84), de specificiteit 44,3% (41 tot 47), de negatieve voorspellende waarde 88,0% (85 tot 91) en de negatieve likelihood ratio 0,48 (0,38 tot 0,60)
-
wanneer men de regel van Wells combineert met de resultaten van de D-dimeertest, verhoogt de doeltreffendheid van de test om een DVT uit te sluiten: sensitiviteit 98% (97 tot 100), specificiteit 22% (19 tot 24), negatieve voorspellende waarde 98% (96 tot 10) en negatieve likelihood ratio 0,08 (0,03 tot 0,19) of ontkennende kracht is de inverse van de LR- (1/LR-) en dus groter dan 1. Het resultaat van een diagnostische test in informatiever naarmate de LR- dichter tot 0 nadert.">ontkennende kracht 12,5. Met deze combinatie werd 2,3% van de DVT’s gemist (zie figuur 1).
Figuur 1
Conclusie van de auteurs
De auteurs besluiten dat de regel van Wells alleen of in combinatie met een D-dimeertest geen accurate schatting garandeert van het risico van DVT bij patiënten die zich op de eerste lijn aanbieden met een vermoeden van DVT.
Financiering: Stichting Gezondheidszorg Onderzoek ‘IJsselmond’ Zwolle, Nederland en ZonMw
Belangenvermenging: geen aangegeven
Bespreking
Bespreking van de resultaten
Het onderzoek naar de doeltreffendheid van de regel van Wells om de voorkans op een DVT in te schatten, gebeurde tot nu toe uitsluitend bij patiënten die zich aanmeldden in ziekenhuizen (1,2). Het belangrijkste verschil tussen de resultaten van deze studie en de resultaten in de studies van Wells is de prevalentie van DVT in de verschillende cohorten. Voor de laagste score komen Oudega et al. uit op 12%, wat viermaal hoger is dan in de studie van Wells. Is er een verklaring voor het grote verschil in prevalentie van DVT tussen de huisartspraktijk en het ziekenhuis? Werd er selectiever geïncludeerd? Het is juist de hoge prevalentie van DVT die ervoor zorgt dat een negatieve likelihood ratio van 0,08 (Wells-regel plus negatieve D-dimeertest) toch gepaard gaat met een onaanvaardbaar hoog aantal (2,3%) vals-negatieven. Het gaat hier immers om een levensbedreigende aandoening.
Methodologische opmerkingen
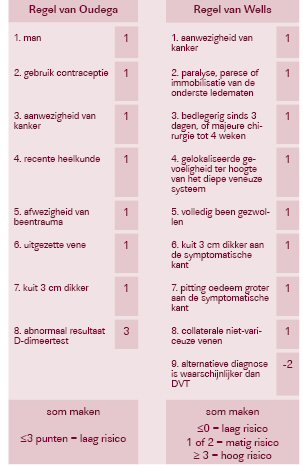
Oudega et al. lieten de inschatting van de voorkans gebeuren door huisartsen. Die hebben hun werk goed gedaan, want per huisarts werden gemiddeld meer dan tien patiënten geïncludeerd. Een studie met eenzelfde setting in Nieuw-Zeeland includeerde nog niet één patiënt per huisarts (3). Dit zijn de enige twee studies die classificatie van patiënten met de Wells-regel lieten uitvoeren door huisartsen. Het is de sterkte, maar ook de zwakte van de studie. In een ziekenhuis kan men het personeel dat patiënten includeert beter opleiden en eventueel bijsturen en is het aantal verschillende artsen ook veel kleiner waardoor interobserverbias vermeden kan worden. Ook lag de gemiddelde leeftijd van de onderzochte cohort wat hoger dan in de cohort onderzocht door Wells (60 vs 57 jaar). De meta-analyse van Goodacre (4) suggereert dat de Wells-regel minder goed scoort bij patiënten ouder dan 60 jaar (negatieve likelihood ratio 0,30 in vergelijking met 0,24 bij jongere patiënten). Verder wijzigde Oudega de Wells-regel door één vraag (‘Is een alternatieve diagnose op zijn minst even waarschijnlijk als een DVT?’) te vervangen door een vraag met drie antwoordcategorieën. Dat was net bedoeld om interobserverbias te vermijden. Verder koos Wells voor een eenmalige compressie-echografie en een follow-up onderzoek na drie maanden als gouden standaard voor de diagnose DVT. Het is de vraag of compressie-echografie een onderbouwde gouden standaard is. Oudega liet de echografie na één week herhalen na een eerste negatief resultaat. Indien men het onderzoek had aangevuld met een follow-up periode van drie maanden, zou de teller wellicht nog toegenomen zijn en zou het verschil met de bevindingen van Wells nog groter zijn. Wells sloot patiënten met een DVT in de voorgeschiedenis uit. Ook dit kan een verklaring zijn voor de hogere incidentie bij Oudega (1). Oudega heeft echter de prevalentie van DVT herberekend voor de patiënten zonder DVT in de voorgeschiedenis en kwam opnieuw uit op dezelfde percentages.
Regel van Oudega
Door gebruik te maken van de gegevens uit zijn onderzoekscohort ontwikkelde Oudega een nieuwe diagnostische regel om DVT uit te sluiten aan de hand van acht items die, indien positief, een score opleveren (zie figuur 2). Wanneer hij deze regel toepast op zijn onderzoekscohort en als afkappunt ≤3 punten neemt, dan is de prevalentie van DVT in deze groep nog 0,7%. Dit betekent een gevoeligheid (sensitiviteit) van 99,3% (95% BI 98,4 tot 100), een specificiteit van 28,9% (26,1 tot 31,7) en een negatieve likelihood ratio gelijk aan 0,02. Helaas werd deze regel nog niet getest in andere populaties (5,6).
Figuur 2
Besluit
Deze studie toont aan dat de regel van Wells, al of niet in combinatie met een D-dimeertest, en toegepast door huisartsen in een eerstelijnssetting, onvoldoende nauwkeurig is om patiënten met een zeer lage voorkans op DVT (<3%) te identificeren. In verschillende studies met patiënten die zich aanboden op de spoedopname was dit wel mogelijk. Bij patiënten met een lage voorkans op DVT bepaalt men de D-dimeren met een hoog sensitieve test. Indien deze test negatief is, kan men een DVT uitsluiten. Bij patiënten met een gemiddelde of hoge voorkans op DVT is compressie-echografie van de onderste ledematen de volgende diagnostische stap (7-9).
Literatuur
- Wells PS, Anderson DR, Bormanis J, et al. Value of assessment of pretest probability of deep vein thrombosis in clinical management. Lancet 1997;350:1795-8.
- Wells PS, Anderson DR, Rodger M, et al. Evaluation of D-dimer in the diagnosis of suspected deep-vein thrombosis. N Engl J Med 2003;349:1227-35.
- Maelen T, Raina C. Accuracy of the Wells rule in diagnosing venous thrombosis in primary health care. N Z Med J 2007;120:U2705.
- Goodacre S, Sutton AJ, Sampson FC. Meta-analysis: The value of clinical assessment in the diagnosis of deep venous thrombosis. Ann Intern Med 2005;143:129-39.
- Oudega R, Moons KG, Hoes AW. Ruling out deep venous thrombosis in primary care. A simple diagnostic algorithm including D-dimer testing. Thromb Haemost 2005;94:200-5.
- Toll DB, Oudega R, Bulten RJ, et al. Excluding deep vein thrombosis safely in primary care. J Fam Pract 2006;55:613-8.
- Qasseem A, Snow V, Barry P, et al; Joint American Academy of Family Physicians/American College of Physicians Panel on Deep Venous Thrombosis/Pulmonary Embolism. Current diagnosis of venous thromboembolism in primary care: a clinical practice guideline from the American Academy of Family Physicians and the American College of Physicians. Ann Fam Med 2007;5:57-62.
- Lemiengre M, Vanhee L. De waarde van D-dimeertest bij vermoeden van DVT. Minerva 2005;4(3):36-8.
- Lemiengre M, Vanhee L. Welke D-dimeertest is de beste om DVT of longembolie uit te sluiten? Minerva 2005;4(3):42-4.
Auteurs
Lemiengre M.
Huisartsenpraktijk De Wijngaard Roeselare; Vakgroep Huisartsgeneeskunde en Eerstelijnsgezondheidszorg, UGent
COI :
Codering
Commentaar
Commentaar





